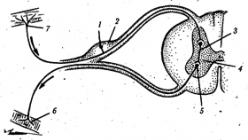
Стволовые клетки имеют уникальную способность «превращаться» в клетку любой другой ткани в организме. Они могут самостоятельно обновляться и регенерировать, обладают своего рода искусственным интеллектом.
Стволовые клетки могут превращаться в клетки:
- крови;
- мышечной ткани;
- эпителия;
- мышц;
- мозга и т.д.
Разные типы стволовых клеток имеют разные предрасположенности к превращению . Самый распространённый тип клеток – стволовые клетки из пуповины. Этот тип обеспечивает рост для всех кровяных клеток и играет роль фундамента нашей иммунной системы. Кровь из пуповины остается в вене в процессе родов. Она содержит большое количество стволовых клеток и сохраняют их для последующих медицинских нужд. Эти клетки могут вылечить больше 100 болезней, что подтверждено множеством тысяч пересадок по всему миру.
Преимущества этого вида клеток пуповины перед остальными:
- их легко собирать;
- при сборе нет риска ни для матери, ни для новорождённого;
- они быстро адаптируются в организме;
- снижают риск неприятия организмом при пересадке ребенку и быстрее приспосабливаются при пересадке в организм родственников;
- уменьшается риск заражения при пересадке;
- могут миновать гематоэнцефалический барьер и перевоплощаться в нейроны и другие клетки головного мозга, что является положительным фактором при заболеваниях головного мозга.
Пункты 3 и 4 обусловлены тем, что стволовые клетки пуповинной крови иммунологически незрелы . И в долгосрочной перспективе это означает, что стволовые клетки пуповинной крови могут обучаться функционированию должным образом, поэтому они больше способны к взаимодействию к другим клеткам чужеродного тела.
Пятый пункт является той причиной, по которой стволовые клетки пуповины так высоко ценятся. Они не подверженные большинству вирусных заболеваний, если сравнивать их со стволовыми клетками из костной ткани взрослых людей. Важно и то, что эти клетки хорошо подходят для пересадки именно Вашему ребенку и подходят его ближайшим родственникам в пропорции 1 к 4 (25%).
ВАЖНО! В 60% случаев, когда пересаживают клетки чужих (не родственников) людей, их атакуют клетки больного, отторгая их помощь организму.
Пуповинная ткань сама по себе – это хороший источник стволовых клеток которые называют мезенхимальными. У мезенхимальных стволовых клеток есть много интересных функций, включая способность:

Мезенхимальные стволовые клетки все чаще применяются в регенеративной медицине для широкого диапазона задач, включая болезни:
- сердечнососудистой системы;
- почек;
- заживления ран;
- лечения аутоиммунных недугов.
Что такое STEM-терапия?
Процесс лечения рассеянного склероза стволовыми клетками разделён на несколько этапов :
- На первом выполняются медицинские процедуры с применением плазмафереза, копаксона и других веществ - в зависимости от рассеянного склероза , спецификации недуга и других факторов. Главная задача на первом этапе процедур - приостановить процесс разрушения миелина и купировать иммуно-воспалительный процесс.
- На втором, третьем, а при необходимости и на четвертом этапе терапии склероза выполняется пересадка стволовых клеток. Это собственные мезенхимальные стволовые клетки, выделенные из биоматериала пациента - костного мозга и жировой ткани.
Операции по пересадке при рассеянном склерозе осуществляют с перерывом в 30 дней . Обычно в ходе одной процедуры в кровь пациента вводятся клетки в количестве из расчета 1 миллион на 1 килограмм тела пациента (например, для пациентов с массой тела 70 кг необходимо интеграция 70 миллионов клеток). Уже в течение небольшого времени организм больного показывает первые признаки улучшения (уменьшение обострений), связанные со стабилизацией приема и передачи нервных сигналов и восполнения популяции нейронов.

При этом:
- Наступает стойкая ремиссия.
- Психологическое состояние стабилизируется, возвращается память, исчезают симптомы хронической усталости.
- Полностью обновляется работа речевого аппарата.
Подробнее о лечении рассеянного склероза стволовыми клетками рассказано в этом видео:
Насколько эффективно такое лечение рассеянного склероза?
Рассеянный склероз является неизлечимым аутоиммунным заболеванием. При нем происходит выработка организмом антител против собственных нервных клеток. При этом заболевании наблюдаются определенные особенности в проведении различных видов анестезии.
Общая характеристика заболевания
При рассеянном склерозе (РС), происходит разрушение миелиновой оболочки нервных волокон. Это заболевание считается аутоиммунным, так как именно самим организмом вырабатываются антитела, разрушающие миелин.
Рассеянный склероз относится к аутоимунным заболеваниям
Обычно поражаются периферические нервы, головной и спинной мозг. Очагов поражения много. Это заболевание может проявляться такими симптомами:
- нарушение работы тазовых органов, может наблюдаться недержание мочи, нарушение половых функций;
- поражения черепных нервов;
- изолированные параличи или парезы;
- нарушения речи, афазия;
- нистагм;
- нарушение чувствительности кожных покровов.
Лечение проводится постоянно. Обычно, используется базисная терапия, которую нельзя прерывать. Она может состоять из кортикостероидов и цитостатиков.
Особенности общего наркоза
Рассеянный склероз не является противопоказанием к проведению общего наркоза. Пациенты переносят его хорошо. При рассеянном склерозе есть некоторые особенности, которые необходимо учитывать при проведении наркоза у таких пациентов. К ним относится:
- Системный прием кортикостероидов. Кортикостероиды входят в базисную терапию рассеянного склероза. Их прием способен замедлять прогрессирование данного деструктивного заболевания. Перед проведением оперативного вмешательства с использованием общего наркоза останавливать прием кортикостероидов запрещено! Их введение продолжается и во время проведения самой операции. Увеличивать их дозу не нужно.
- Отказ от введения Дитилина. Дитилин – это миорелаксант, препарат, который широко используется при наркозе. Он расслабляет мышечную ткань. При рассеянном склерозе он вызывает резкое повышение уровня калия в крови. Калий вызывает острое нарушение сердечного ритма и приводит к фибрилляции желудочков.
- Дозы других миорелаксантов должны быть как минимум на половину ниже стандартных. Таким пациентам сложнее восстанавливаться после наркоза.

Перед общим наркозом необходимо учитывать некоторые особенности использования анестезии
Пациенты с этим аутоиммунным заболеванием склонны к сильному повышению температуры тела на протяжении хода оперативного вмешательства под общим наркозом. Необходимо проводить мониторинг температуры тела и иметь про запас жаропонижающие медикаментозные препараты.
Пациентам с рассеянным склерозом можно проводить общий наркоз как масочный, так и внутривенный. Послеоперационный период у них может немного отличаться. Отличия послеоперационного периода представлены ниже:
- Пациенты с РС склонны к эмоциональным переживаниям и стрессам, которые могут спровоцировать прогрессирование заболевания. Именно поэтому после общей анестезии необходимо назначать им транквилизаторы.
- У таких больных может дольше восстанавливаться функция самостоятельного дыхания и работа тазовых органов.
Использование других видов обезболивания при РС
Местная анестезия у пациентов с РС проводится часто. Рассеянный склероз не является противопоказанием к использованию местных анестетиков в стоматологии, хирургии или других отраслях медицины.

Спинальная анестезия также может быть использована. Но при ее проведении есть риск токсического влияния анестетика на спинной мозг и периферические нервы. Анестетик при спинальной анестезии вводится непосредственно в спинномозговой канал, что при РС крайне нежелательно.
Альтернативой спинальному обезболиванию у таких пациентов является эпидуральная. При ее проведении анестетик вводится исключительно в перидуральное пространство и влияет изолированно на нервные корешки, которые выходят на этом уровне спинного мозга.
Местный анестетик, используемый у пациентов с РС, не должен содержать в своем составе адреналин. Адреналин способствует спазму сосудов и нарушает кровоснабжение, в том числе, и нервной ткани. Обычно, адреналин добавляется в анестетик с целью удлинения его действия. При РС этот препарат добавлять нежелательно, так как нарушена работа нервной системы, а нарушение кровообращения может способствовать прогрессированию заболевания.
Рассеянный склероз не является противопоказанием к проведению оперативных вмешательств с применением общего, местного или регионарного наркоза. Единственный метод, который использовать не желательно – спинальная анестезия. При проведении общего наркоза необходимо помнить про необходимость введения кортикостероидов, и про ограничение на использование Дитилина. При выполнении местной и эпидуральной анестезии необходимо использовать анестетики, в состав которых не входит адреналин, так как это вещество может спровоцировать прогрессирование заболевания.
- " onclick="window.open(this.href," win2 return false > Печать
Наиболее частыми и широко распространенными операциями при эпилепсии являются операции на височной доле. Основная причина этого кроется в частом расположении эпилептогенного очага в височной доле и высокой вероятности развития фармакорезистентной формы эпилепсии.
При поражении височной доли приступы, как правило, характеризуются нарушениями сознания в совокупности с ороалиментарными и жестовыми автоматизмами. Диагностика эпилепсии у взрослых пациентов, при МРТ головного мозга, вявляет признаки мезиального темпорального склероза.
На рисунке на Т2 (слева) и FLAIR (справа) определяются признаки мезиального темпорального склероза: повышение МР-сигнала, уменьшение размеров и нарушение структуры коры гиппокампа (указано красными стрелками).
Учитывая значительный накопленный опыт в хирургии височной эпилепсии существует несколько стандартизированных операций, позволяющих добиться максимального эффекта в плане контроля над приступами.
Передняя медиальная височная лобэктомия и амигдалогиппокампэктомия.
Т ехника операции:

Выполняется низкая височная птериональная краниэктомия.
Обязательным условием является резекция амигдалы и гиппокампа - являющиеся наиболее эпилептогенными структурами.
После операции костный лоскут устанавливается на место и рана ушивается внутрикожным швом.
Селективная амигдалогиппокампэктомия
Вид хирургического лечения, при котором удаляются только медиальные структуры (комплекс амигдалы и гиппокампа).

Показаниями к селективной амигдалогиппокампэктомии являются изолированные поражения медиальных отделов височной доли, без вовлечения неокортикальных отделов височной доли (как пример «мезиальный темпоральный склероз»).
Существует несколько доступов к гиппокампу:
Транскортикальный-трансвентрикулярный
Транссильвиевый
Субтемпоральный
Транстенториальный-супрацеребеллярный

На рисунке на Т2 МРТ головного мозга в коронарной проекции: желтым кругом обведены гиппокамп и парагиппокампальная извилина; зеленой стрелкой - транскортикальный-трансвентрикулярный доступ; желтой - транссильвиевый; оранжевой - транстенториальный-супрацеребеллярный.
Однако, согласно данным нескольких исследований (1,2,3), наиболее лучший результат, в плане контроля над приступами, достигнут при передней медиальной височной лобэктомии, нежели чем при селективной амигдалогиппокампэктомии:
1. Systematic review and meta-analysis of standard vs selective temporal lobe epilepsy surgery. Josephson CB, et al. Neurology. 2013 Apr 30;80(18):1669-76
2. Selective amygdalohippocampectomy versus standard temporal lobectomy in patients with mesial temporal lobe epilepsy and unilateral hippocampal sclerosis. Epilepsy Res. 2013 Mar;104(1-2):94-104
3. Selective amygdalohippocampectomy versus anterior temporal lobectomy in the management of mesial temporal lobe epilepsy: a meta-analysis of comparative studies, J Neurosurg. 2013 Nov;119(5):1089-97
К сожалению, как и любая другая хирургия, хирургические операции при височной эпилепсии имеют риски:

Верхнеквадрантная гомонимная гемианопсия (так называемый "пирог в небе") - выпаление верхних противоположных по отношению к операции полей зрения на оба глаза - встречается у 3-22% пациентов после операции.
Нарушение памяти - в первую очередь встречается при удалении доминантной височной доли у 5-22% пациентов сразу после операции, а по истечении года у 50% полностью восстанавливается до дооперационного уровня.
Афазия (нарушения речи) - у 1-4% и только при операции на доминантной височной доле.
Гемипарез (нарушение движений и слабость в противоположных от операции конечностях) временный, транзиторный у 0-4% пациентов, постоянный, перманентный - у 0-1%.
Под таким медицинским термином, как «склероз гиппокампа», специалисты понимают одну из форм эпилептической патологии, вызванной поражением лимбической системы головного мозга. Заболевание также известно как мезиальный височный склероз.
Обозначенный патологический процесс нельзя считать самостоятельным. Склероз гиппокампа имеет специфическую симптоматику и причины развития. Связан он с такой ключевой патологией, как эпилепсия.
Сущность патологического процесса
При развитии склероза происходит замещение непораженных органов и мягких тканей соединительной тканью, имеющей плотную структуру. Спровоцировать данный механизм способны такие факторы, как развитие воспалительного процесса, возраст, ухудшение состояния иммунной системы и пагубные привычки. В связи с этим, принимая во внимание область развития патологического процесса, выделяют туберозный либо атеросклероз, склероз сосудов головного мозга и т. п.
Что такое мезиальный височный склероз
При такой разновидности патологии наблюдается утрата нейронов и рубцевание самых глубоких тканей височной области. В качестве ключевой причины склероза гиппокампа специалисты называют тяжелую степень травмы головного мозга. При этом патологический процесс может наблюдаться как в левой, так и правой височной областях.
Поражение структур головного мозга в результате травмы, развитие инфекционного процесса, появление новообразования, дефицита кислорода либо не поддающихся контролю припадков способствуют рубцеванию тканей, например, области височной доли. Как показывает статистика, у порядка 70 % больных с височной эпилепсией наблюдается височный мезиальный склероз.
Факторы развития недуга

В качестве ключевых причин, способных привести к развитию обозначенного недуга, специалисты приводят:
- Наследственный фактор. У тех людей, у кого родители либо родственники страдали от проявлений склероза либо височной эпилепсии, вероятность развития мезиального височного склероза высока.
- Судороги фебрильного характера, которые приводят к тем или иным нарушениям метаболического процесса. На фоне этого возникает отек коры височной доли и разрушение нейроновых клеток, атрофируются ткани и происходит сокращение объема гиппокампа.
- Различные механические повреждения, например, перелом черепа, удары по голове либо столкновение способны привести к нарушениям необратимого характера и развитию обозначенной патологии.
- Пагубные привычки, выражающиеся в злоупотреблении алкогольными напитками либо наркотической зависимости, способствуют разрушению клеток головного мозга и нарушению нейронных связей. Таким образом, хронический алкоголизм и склероз гиппокама могут быть объединены причинно-следственной связью.
- Перенесенные травмы, например, аномальное развитие височной области в период внутриутробного развития либо травмы, полученные в процессе родовой деятельности.
- Дефицит кислорода в мозговых тканях.
- Инфекционный процесс, например, и другие воспалительные процессы в тканях головного мозга.
- Интоксикация организма в течение продолжительного времени.
- Нарушенное кровообращение в тканях головного мозга.
Как факторы риска, способные спровоцировать указанный патологический процесс, специалисты выделяют:
- инсульт головного мозга;
- гипертонические процессы;
- наличие сахарного диабета;
- возраст - как показывает опыт, у пожилых людей подобное заболевание выявляют куда чаще, чем у молодых.
Наблюдаемая клиническая картина

Развитие мезиального височного склероза способно спровоцировать очаговую эпилепсию. Эпилептические припадки могут начаться с того, что человек испытывает странные ощущения, галлюцинации либо иллюзии, которые впоследствии переходят к оцепенению взгляда, а также пищевым либо ротаторным импульсам. Продолжаться подобное состояние может в течение двух минут. По мере того как заболевание развивается, наблюдаются тонико-клонические судорожные состояния.
Состояние судорог при склерозе гиппокампа сопровождается такими проявлениями, как:
- изменения в поведении;
- снижение способности запоминать;
- головная боль;
- состояние повышенной тревожности;
- нарушения сна;
- состояние панической атаки.
У больных с подобным диагнозом наблюдается нарушение когнитивных навыков, включая память, мышление и концентрацию внимания. Припадочное состояние, в результате которого происходит нарушение функционирования головного мозга, способно спровоцировать неожиданную потерю сознания, а также нарушение работы вегетативно-сердечной системы.
Когда случаются эпилептические припадки, у больных наблюдаются слуховые либо вестибулярные галлюцинации, что происходит на фоне отрыжки и одностороннего подергивания лица. У таких пациентов наблюдаются трудности в процессе обучения и нарушенная память. Эти люди отличаются повышенным чувством долга, конфликтностью и эмоциональной лабильностью.
Диагностические мероприятия

Диагностикой обозначенного состояния занимаются невропатологи. Именно к этому специалисту следует обратиться в случае проявления описанной выше клинической картины. В ходе первого визита лечащий врач побеседует с пациентом, чтобы собрать анамнез. В ходе диалога врач оценивает интеллектуальные возможности больного и определяет черты поведения. В случае если выявляются эмоциональные либо интеллектуальные отклонения, пациента направляют на осмотр к психиатру.
Наряду с этим медицинский специалист предпримет ряд манипуляций для оценки рефлексов больного:
- в коленном суставе;
- в запястно-лучевом суставе;
- а также рефлекторную функцию двуглавых мышц плеч.
В ходе диагностики больной проходит следующие исследования:
- Электроэнцефалограмма позволяет выявить существующие очаги патологического импульса головного мозга.
- КТ и МРТ дают возможность сделать послойный снимок головного мозга и других структур черепной коробки.
- Ангиография определяет наличие нарушений в кровотоке головного мозга.
- ЭХО - энцефалограмма, что актуально в случае, если пациентами являются новорожденные либо дети раннего возраста.
Терапевтические мероприятия

В целях лечения склероза гиппокампа в основном применяются противосудороджные препараты. В данном случае назначать прием и дозировку препарата должен исключительно лечащий врач. Самостоятельное лечение в сложившейся ситуации исключено.
Важно отметить, что отсутствие судорог говорит о том, что пациент идет на выздоровление. Дозировка препаратов в этом случае снижается, если судороги отсутствуют в течение 2 лет. Отмена приема лекарственных средств допускается лишь в том случае, если судороги полностью отсутствуют на протяжении 5 лет. В данной ситуации медикаментозное лечение призвано обеспечить общее выздоровление.
Оперативное вмешательство

Если консервативная терапия не принесла должных результатов, то назначается хирургическое лечение склероза гиппокампа. При обозначенных патологических процессах применяются несколько видов хирургического вмешательства. В сложившихся обстоятельствах, как правило, прибегают к височной лоботомии.
В процессе лоботомии хирург иссекает пораженный участок головного мозга. Прежде чем будет проведена операция справа при склерозе гиппокампа либо хирургическое вмешательство слева, врач должен убедиться в том, что иссекаемая часть мозга не отвечает за жизненно необходимые функции организма. При лоботомии хирург удаляет определенную часть височной доли.
Если процедуру проводил опытный и квалифицированный специалист, то положительный эффект проявляется у порядка 55-95 % больных.
Цель операции при склерозе гиппокампа
Цель хирургического вмешательства при обозначенной патологии заключается в том, чтобы избавить больного от судорог и отменить либо сократить дозировку препарата. Как показывает статистика, 20 % пациентов, перенесших операцию, перестают принимать противосудорожные лекарственные препараты. Помимо того, при наличии судорог больные всегда подвержены риску внезапной смерти. Данный факт также служит одной из причин хирургического вмешательства.
В случае проведения операции всегда существует риск неврологического дефицита, который сводится к минимуму при наличии должного опыта хирурга. Одной из главных проблем с этой точки зрения остается вероятность ухудшения памяти у больных.
Профилактические мероприятия

В целях сокращения частоты судорог специалисты рекомендуют регулярно принимать назначаемые лекарственные средства, а также:
- Соблюдать режим отдыха и сна, необходимо в одно и то же время ложиться спать и просыпаться.
- Придерживаться диетического питания, в рамках которого следует ограничить потребление острых, соленых и жареных блюд, а также жидкости.
- Отказаться от потребления алкогольных напитков, спиртосодержащая продукция ведет к развитию множества различных заболеваний.
- Исключить потребление табачных изделий - табак и продукты горения негативно сказываются на всех системах организма.
- Избегать перегрева либо переохлаждения организма, для этого следует исключить посещение бань и саун, загорание на открытом солнце.
- Исключить потребление чая и кофе.
Заключение и выводы
Все предложенные меры помогут поддерживать состояние на адекватном уровне и сократить либо полностью исключить частоту приступов. Таким образом, при выявленном склерозе гиппокампа хирургическое лечение и восстановление играют важную роль в поддержании здоровья пациента в течение всей оставшейся жизни.
Как известно, каждый должен внимательно относиться к собственному здоровью. Данное утверждение особенно актуально для людей с диагностированным склерозом гиппокампа.
Отосклероз – заболевание, которое приводит к прогрессирующему ослаблению слуха, заканчивающееся , причиной которой становится появление костных структур в мягких тканях различных отделов среднего и внутреннего уха.
Утрата эластичности мягких тканей, расположенных в капсуле улитки (основной орган внутреннего уха), а также связывающих мелкие слуховые косточки друг с другом и с барабанной перепонкой – уменьшает передачу полного объема колебательных движений к чувствительным рецепторам, нервный импульс с которых формирует в головном мозге звуковые ощущения. Восприятие звука на прежнем уровне утрачивается, постепенно приводя больного к глухоте.

В той или иной степени выраженности, отосклероз отмечается у 1-2% людей. Быстрые темпы утраты слуха, принимающие иногда односторонний характер, позволяет самостоятельно обратиться за медицинской помощью только 10-15% пациентов от общего количества больных. Остальным диагноз впервые выставляется при проведении комплексного медицинского обследования.
Причины возникновения и предрасполагающие факторы
На сегодняшний день известно несколько теорий этиологии отосклероза это:

Симптомы отосклероза
По каким признакам можно заподозрить отосклероз?

Лечение отосклероза
Лечение полностью зависит от вида диагностированного заболевания.
Выделяют:
- Кохлеарный отосклероз (изменения происходят в капсуле улитки и полукружных каналов, в оболочках внутреннего слухового прохода);
- Тимпанальный отосклероз (происходит обездвиживание сочленения стремени и барабанной перепонки).
- Смешанный отосклероз (сочетание кохлеарной и тимпанальной форм).
Лечение отосклероза без операции возможно только при кохлеарном и смешанном видах заболевания.

Операции
Операции при отосклерозе проводят в случаях отсутствия эффекта от консервативного лечения в течении 4-5 месяцев и при тимпанальной форме болезни. Хирургическое лечение кохлеарной формы в настоящее время находится на этапе теоретической разработки. Лечение таких больных ограничивается применением слуховых аппаратов.
Операции на внутреннем ухе ставят своей целью восстановление передачи звуковых вибраций со слуховых косточек на барабанную мембрану.
Ранее достаточно распространены были два вида операции:
- Мобилизация стремени. Её суть заключалась в механическом расшатывании стремени.
- Фенестрация основания стремени. Для улучшения подвижности слуховых костей в основании стремени создавали сквозное отверстие. Как вариант этой операции, производили так же фенестрацию лабиринта, путём создания отверстия в его преддверии для улучшения звукопередачи.
Но по причине кратковременности положительного эффекта от этих операций (чуть более 3-5 лет), на современном этапе  широкое применение получила стапедопластика.
При ней на место удаленного стремени устанавливают протез. Процент стабильного эффекта от этого вида операционного лечения довольно высок – свыше 80%.
широкое применение получила стапедопластика.
При ней на место удаленного стремени устанавливают протез. Процент стабильного эффекта от этого вида операционного лечения довольно высок – свыше 80%.
Кроме того, эта методика допускает по истечении 5-6 месяцев после первой операции, производить вмешательство на втором ухе.
Продолжающееся развитие методов микрохирургии патологии органов слуха, усовершенствование протезов стремени, повышение их биосовместимости – позволяют достигать при лечении остеосклероза стабильно высоких результатов.
Средняя цена операции (стапедопластика) в Москве от 26000 до 100000 рублей.
Операция входит в перечень хирургического лечения, предоставляемого по полису ОМС.